Pronto soccorso presi d’assalto, personale in fuga, liste d’attesa che si ingrossano. Basta parlare con un medico o un infermiere per rilevare il pessimismo degli operatori sul futuro del nostro Servizio sanitario nazionale (Ssn). Un baluardo per la salute pubblica che sconta gli effetti della pandemia, con enormi diseguaglianze Nord-Sud destinate a peggiorare. E’ inquietante l’analisi che emerge dal 6° Rapporto sul Ssn realizzato da Fondazione Gimbe e presentato oggi a Roma.
I princìpi fondanti, ovvero universalità, uguaglianza ed equità “sono stati traditi” afferma il presidente Nino Cartabellotta, che parla senza mezzi termini di “un Ssn ormai al capolinea” e di “inaccettabili diseguaglianze regionali e locali”. Fattori che alimentano migrazione sanitaria, aumento della spesa privata e addirittura la rinuncia alle cure. Una fragilità che non è di oggi, “considerato che il progressivo indebolimento del Ssn dura da oltre 15 anni, perpetrato da parte di tutti i Governi”. Ecco, in sintesi, cosa emerge dal rapporto:
Finanziamento pubblico
Il fabbisogno sanitario nazionale dal 2010 al 2023 è aumentato complessivamente di 23,3 miliardi di euro, in media 1,94 miliardi per anno, ma con trend molti diversi tra il periodo pre-pandemico (2010-2019), pandemico (2020-2022) e post-pandemico (2023). “Tutti i Governi che si sono succeduti negli ultimi 15 anni hanno tagliato e/o non investito adeguatamente in sanità”, sintetizza Cartabellotta.
Nel 2010-2019 alla sanità pubblica sono stati sottratti oltre 37 miliardi di cui: circa 25 miliardi nel 2010-2015, in conseguenza di “tagli” previsti da varie manovre finalizzate al risanamento della finanza pubblica; oltre 12 miliardi nel periodo 2015-2019, in conseguenza del “definanziamento” che ha assegnato meno risorse al Ssn rispetto ai livelli programmati. In 10 anni il Fsn è aumentato complessivamente di 8,2 miliardi, crescendo in media dello 0,9% annuo, tasso inferiore a quello dell’inflazione media annua (1,15%).
Negli anni della pandemia (2020-2022) c’è stata un’inversione di tendenza: il Fsn è aumentato complessivamente di 11,2 miliardi, crescendo in media del 3,4% annuo. Tuttavia, questo netto rilancio del finanziamento pubblico è stato di fatto assorbito dai costi di Covid-19, non ha consentito rafforzamenti strutturali del Ssn ed è stato insufficiente a tenere in ordine i bilanci delle Regioni.
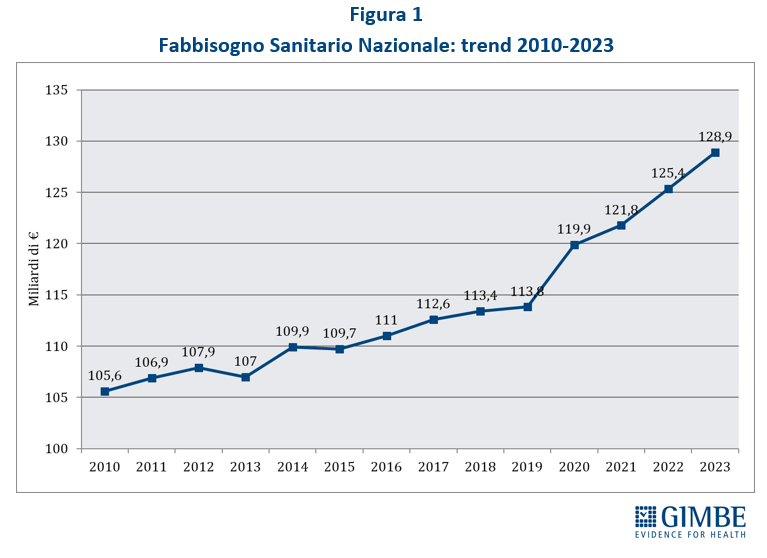
Per il 2023-2026 la Legge di Bilancio 2023 ha incrementato il Fsn per gli anni 2023, 2024 e 2025, rispettivamente di 2.150 milioni, 2.300 milioni e 2.600 milioni di euro. Nel 2023 però 1.400 milioni sono stati destinati alla copertura dei maggiori costi energetici. Dal punto di vista previsionale, nella Nota di Aggiornamento del Def 2023 il rapporto spesa sanitaria/Pil precipita dal 6,6% del 2023 al 6,2% nel 2024 e nel 2025, e poi ancora al 6,1% nel 2026. In termini assoluti, nel triennio 2024-2026 si stima un incremento della spesa sanitaria di soli € 4.238 milioni (+1,1%). Nel 2022 e nel 2023 l’aumento percentuale del Fsn è stato inferiore a quello dell’inflazione: nel 2022 l’incremento del FSN è stato del 2,9% a fronte di una inflazione dell’8,1%, mentre nel 2023 l’inflazione al 30 settembre acquisita dall’ISTAT è del 5,7% a fronte di un aumento del FSN del 2,8%.
La spesa sanitaria e la media Ocse
La spesa sanitaria totale per il 2022 è pari a 171.867 milioni di euro, di cui 130.364 milioni di spesa pubblica (75,9%), 36.835 milioni a carico delle famiglie, con 4.668 milioni di spesa intermediata da fondi sanitari e assicurazioni (2,7%). La spesa sanitaria pubblica del nostro Paese nel 2022 si attesta al 6,8% del Pil, sotto di 0,3 punti percentuali sia rispetto alla media Ocse (7,1%) che alla media europea (7,1%).
Il gap con la media dei Paesi europei dell’area Ocse è di 873 dollari a testa (pari a 829 euro). Tenendo conto di una popolazione residente di oltre 58,8 milioni di abitanti, per l’anno 2022 corrisponde ad un gap di quasi 51,4 miliardi di dollari, pari a 48,8 miliardi di euro. Il progressivo aumento del gap della spesa sanitaria con la media dei Paesi europei è perfettamente in linea con l’entità del definanziamento pubblico relativo al decennio 2010-2019, ma poi si è ampliato durante l’emergenza pandemica. Per colmare il divario pro-capite con la media dei paesi europei attestato nel 2022, al 2030 occorerebbe un incremento totale di 122 miliardi di dollari, ovvero a partire dal 2023 un finanziamento costante di 14,49 miliardi di euro l’anno.
“Cifre da un lato sono palesemente irraggiungibili per la nostra finanza pubblica, mentre dall’altro forniscono la dimensione di quanto tutti i Governi abbiano utilizzato la spesa sanitaria come un bancomat, dirottando le risorse su altre priorità mirate a soddisfare il proprio elettorato”, accusa il presidente Gimbe.
La frattura sui servizi
Se i ‘nuovi Lea’ sono già vecchi e rimarranno ancora in stand-by sino al 1° gennaio 2024 per la specialistica ambulatoriale e al 1° aprile 2024 per l’assistenza protesica, le analisi confermano una vera e propria “frattura strutturale” tra Nord e Sud: negli adempimenti cumulativi 2010-2019 nessuna Regione meridionale si posiziona tra le prime 10. Nel 2020 l’unica Regione del sud tra le 11 adempienti è la Puglia; nel 2021 delle 14 adempienti solo 3 sono del Sud: Abruzzo, Puglia e Basilicata. Sia nel 2020 che nel 2021 le Regioni meridionali sono ultime tra quelle adempienti.
L’analisi della mobilità sanitaria documenta che i flussi economici scorrono prevalentemente da Sud a Nord: in particolare nel 2020, Emilia-Romagna, Lombardia e Veneto “cubano” complessivamente il 94,1% del saldo di mobilità attiva.
I rischi del regionalismo differenziato
L’attuazione di maggiori autonomie in sanità, richieste proprio dalle Regioni con le migliori performance sanitarie e maggior capacità di attrazione, “non potrà che amplificare le diseguaglianze registrate già con la semplice competenza concorrente in tema di tutela della salute. Ecco perché – ha ribadito Cartabellotta – in audizione presso la 1a Commissione Affari Costituzionali del Senato della Repubblica abbiamo proposto di espungere la tutela della salute dalle materie su cui le Regioni possono richiedere maggiori autonomie, perché l’autonomia differenziata in sanità legittimerebbe normativamente il divario tra Nord e Sud, violando il principio costituzionale di uguaglianza dei cittadini nel diritto alla tutela della salute”.
La fuga degli operatori
“I benchmark internazionali relativi a medici e infermieri collocano il nostro Paese poco sopra la media Ocse per i medici e molto al di sotto per il personale infermieristico, restituendo di conseguenza un rapporto infermieri/medici tra i più bassi d’Europa”, continua il presidente Gimbe. Nel 2021 sono 124.506 i medici che lavorano nelle strutture sanitarie: 102.491 dipendenti del Ssn e 22.015 dipendenti delle strutture equiparate al Ssn. La media nazionale è di 2,11 medici per 1.000 abitanti, con un range che varia dagli 1,84 di Campania e Veneto a 2,56 della Toscana con un gap del 39,1%.
Nel 2021 sono 298.597 gli infermieri che lavorano nelle strutture sanitarie: 264.768 dipendenti del Ssn e 33.829 dipendenti delle strutture equiparate. La media nazionale è di 5,06 per 1.000 abitanti, con un range che varia dai 3,59 della Campania ai 6,72 del Friuli Venezia Giulia con un gap dell’87,2%. L’Italia si colloca ben al di sotto della media Ocse (6,2 vs 9,9 per 1.000 abitanti).
Il Pnrr
La Missione Salute del Pnrr “rappresenta una grande opportunità per potenziare il Ssn, ma la sua attuazione deve essere sostenuta da azioni politiche”, dice Cartabellotta, che lancia un appello per coraggiose riforme di sistema, finalizzate in particolare a ridisegnare ruolo e responsabilità dei medici di famiglia e facilitare l’integrazione con l’infermiere di famiglia. “In secondo luogo, servono investimenti certi e vincolati per il personale sanitario dal 2027, oltre che un’adeguata rivalutazione del fabbisogno di personale infermieristico; infine, occorre una rigorosa governance delle Regioni per colmare i gap esistenti. Ma soprattutto la politica, oltre a credere nell’impianto della Missione Salute, deve inserirlo in un quadro di rafforzamento complessivo del Ssn altrimenti indebiteremo le generazioni future per finanziare solo un costoso lifting”.
Serve un patto politico
Il Ssn sta scivolando verso “21 sistemi sanitari regionali regolati dalle leggi del libero mercato. Con una frattura strutturale Nord-Sud che – chiosa Cartabellotta – sta per essere normativamente legittimata dall’autonomia differenziata. Ecco perchè a quasi 45 anni dalla legge istitutiva del Ssn Fondazione Gimbe invoca un patto sociale e politico che, prescindendo da ideologie partitiche e avvicendamenti di Governi, rilanci quel modello di sanità pubblica, equa e universalistica, pilastro della nostra democrazia, conquista sociale irrinunciabile e grande leva per lo sviluppo economico del Paese”. Un modello che, pur barcollando, è stato cruciale per tirare fuori l’Italia dalla pandemia e che sarà sempre più prezioso per una nazione che invecchia.








