Il Servizio sanitario nazionale italiano spende all’anno circa 10 mld di euro per le fratture. Nel 2030 questa spesa supererà i 12 mld. Ma gli italiani sono pronti a spendere tutti questi soldi? Dal problema farmacoeconomico alle iniziative della politica, passando per gli approcci terapeutici, gli esperti fanno il punto sulla fragilità ossea. Articolo di Attilia Burke apparso sul numero di Fortune Italia di giugno 2020.
Approfondimenti:
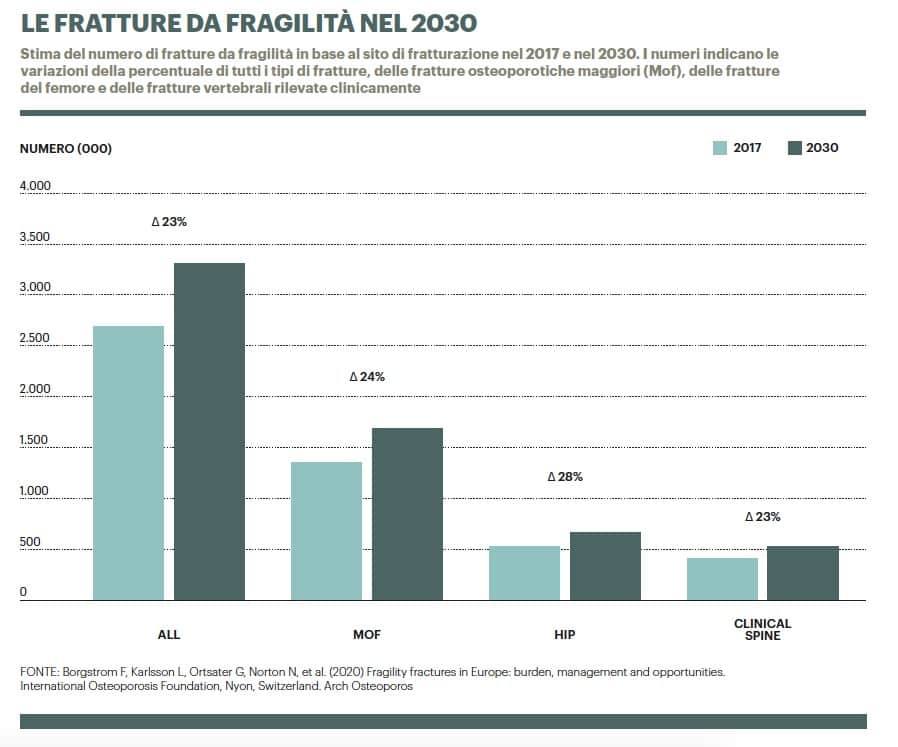
Circa 37,5 mld di euro è il prezzo che i sei maggiori Paesi d’Europa pagano ogni anno per la gestione della fragilità ossea. Un prezzo caro, per i sistemi sanitari e per la salute, riconducibile a quasi 3 milioni di fratture annue – 2,7 milioni nel 2017 – registrate tra Italia, Francia, Germania, Spagna, Regno Unito e Svezia (Ue6). Si tratta di 7.332 fratture al giorno, 305 all’ora. Una piaga che si traduce in una perdita di 1 milione di anni di vita in condizioni di buona salute (Quality-adjusted life year). Numeri, quelli rilevati nel 2017, destinati a crescere nei prossimi 10 anni fino a sfiorare 3,3 milioni di fratture. Pari a un incremento delle spese del 27% – 47,4 mld nel 2030 – mano a mano che i baby boomer entreranno nella fascia d’età più a rischio. Creando un vero e proprio cortocircuito nel sistema. Almeno quello italiano. “Nel 2030 i baby boomer avranno settantanni. Se arrivano tutti insieme all’età della frattura è un problema. Bisogna trovare soluzioni o dovremo fare delle scelte tra chi possiamo curare e chi no perché non ci saranno i soldi”, spiega Maria Luisa Brandi, professoressa di Endocrinologia e malattie del metabolismo presso l’Università di Firenze, responsabile del ‘Centro regionale di riferimento tumori endocrini ereditari’ e membro della International osteoporosis foundation.
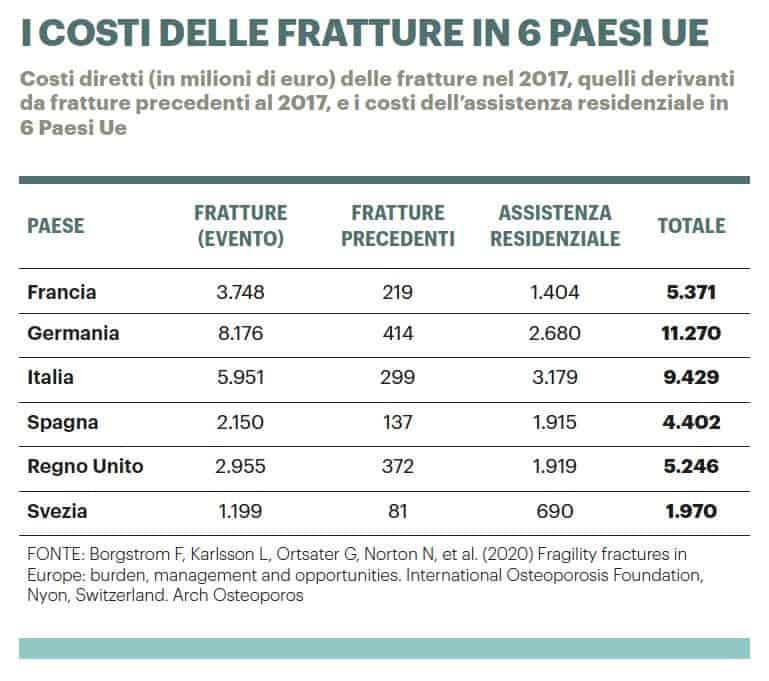
Il Servizio sanitario nazionale italiano spende all’anno circa 10 mld di euro (9,429 mld nel 2017) per le fratture. Secondo le proiezioni, nel 2030 questa spesa supererà i 12 mld. Ma gli italiani sono pronti a spendere tutti questi soldi? Non fanno niente per prevenire le fratture? Come interrompere questa spirale? Per spiegarlo, facciamo un passo indietro.
Fragilità ossea e osteoporosi
La fragilità ossea è un’alterazione quantitativa e qualitativa del tessuto osseo che lo rende più fragile e quindi predispone alle fratture da fragilità. Il concetto di ‘fragilità ossea’ nasce proprio perché chi soffre di tale condizione si frattura in seguito a eventi che normalmente non causano un danno, “ad esempio una costola che si rompe dopo un colpo di tosse”, spiega Brandi. Esistono anche fratture da fragilità solo per carico, “ad esempio la persona che si frattura sollevando un peso”. Nel 90% dei casi la fragilità è legata all’osteoporosi. L’osteoporosi è una riduzione della densità minerale ossea che viene rilevata mediante un apposito strumento diagnostico: la Moc. “Una metafora che spesso si usa per dare un’idea della differenza tra la malattia (l’osteoporosi) e l’evento (la frattura), è quella dell’ipertensione arteriosa e dell’ictus. L’ipertensione è la condizione di alterata pressione arteriosa, magari anche silente, che purtroppo ogni tanto si manifesta con l’ictus. Lo stesso vale per l’osteoporosi: il più delle volte è silente finché non si verifica l’evento della frattura per fragilità”, spiega Brandi. Nella minoranza dei casi dietro a una frattura da fragilità si possono celare malattie dell’osso, come osteomalacia, deficit di minerale, etc. “Ma anche gli effetti collaterali di alcuni farmaci, come i cortisonici, possono indurre fragilità”.
L’identikit dei pazienti fragili
In Italia si contano circa 600mila fratture da fragilità all’anno nella popolazione di età avanzata. L’osteoporosi interessa circa 5 mln di persone, di questi le donne in età postmenopausale sono circa l’80%. Se da un lato la perdita di densità ossea si accompagna all’invecchiamento, “un po’ come le rughe per la pelle” spiega Brandi, nella donna questo processo è accelerato dal calo degli estrogeni. Ma il rischio esiste anche per l’uomo, per il quale spesso è sottostimato: “per la fragilità ossea gli uomini sono i più trascurati. Vengono da noi solo quando hanno avuto almeno due fratture perché dopo la prima non si pensa subito all’osteoporosi”. Di un milione di italiani di sesso maschile per i quali viene rilevata questa condizione, potenzialmente ce ne sono altrettanti per i quali l’osteoporosi non verrà mai diagnosticata. Tanto più che vi sono fratture che spesso non vengono identificate. “Registriamo solo il 20-25% delle reali fratture vertebrali. Magari la persona manifesta un costante mal di schiena, ma se non viene fatta una radiografia della colonna vertebrale la frattura non viene identificata”, afferma Brandi. I siti di fratturazione più frequenti sono vertebre, femore e avambraccio. L’età media per la frattura del femore, patologia prevalentemente femminile, è 78 anni. “I numeri mostrano che pazienti così anziane che per colpa della frattura sono costrette a essere immobili, hanno poi un deterioramento di tutta una serie di problemi, a cascata: cognitivi, relazionali”, aggiunge Luca Degli Esposti, esperto in farmacoeconomia.
Una forbice di costo ampia
Prendendo come esempio le lesioni al femore, è stato rilevato che in Italia un paziente fratturato costa in media 6.500 euro nell’anno successivo alla prima frattura. Questo costo è la somma di alcuni parziali: i farmaci, nella misura di circa mille euro; il ricovero, quindi l’ospedalizzazione, che assorbe circa 5 mila euro; visite specialistiche e extra per un ammontare di 700 euro. Nel complesso, “un assorbimento di risorse elevato, sovrapponibile all’infarto a parità di condizioni”, spiega Degli Esposti. Ma “questi 6.500 euro rappresentano solo la media di costo di un paziente. Costo che in realtà oscilla dai quattro ai 9.000 euro”. Una forbice molto ampia, che varia in funzione dell’adozione o meno delle raccomandazioni scientifiche e di quelle dell’Aifa: “Coloro che sono stati perfettamente trattati, seguendo le raccomandazioni, costano meno della metà rispetto ai pazienti che non vengono trattati”, spiega l’esperto. Il grosso di questa differenza “è la quota ascrivibile agli istituti clinici: se non vengono adottati regimi terapeutici preventivi efficaci, il paziente fratturato con ogni probabilità sperimenterà ulteriori eventi, che su questa popolazione così a rischio sono già molto frequenti. E quindi per la gestione della persona ci sarà un enorme assorbito, in termini di costi”.
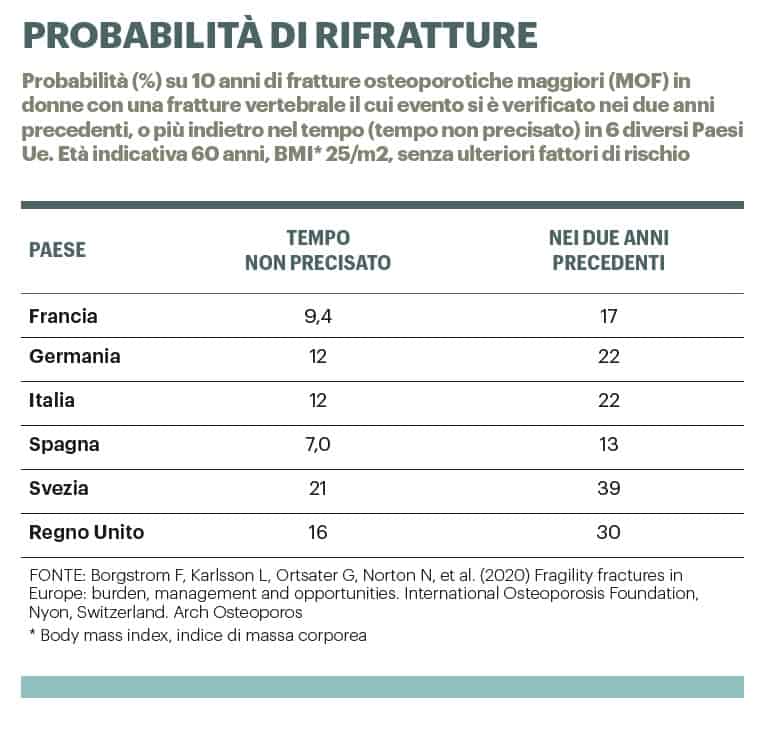
Il prezzo delle rifratture
“La persona ‘fragile’, ad ogni frattura, incorre in un rischio di rifratturarsi 5 volte più elevato rispetto ad una persona sana”, spiega Brandi. Ne consegue che la singola frattura da fragilità potenzialmente non è che il primo tassello di un domino che crolla. Una cascata di danni, sia per il paziente, che per il sistema sanitario, in termini di gestione e spese. “Per questo è fondamentale identificare per tempo i pazienti fragili, e trattarli subito”, afferma Brandi. Secondo quanto stabilito dall’Aifa, nella Nota 79, i pazienti con una prima frattura da fragilità – i cosiddetti ‘pazienti in prevenzione secondaria’ – devono essere trattati con farmaci specifici e con una supplementazione con calcio e vitamina D cronica nel tempo. “Ma quando poi si entra nella pratica clinica non è così – afferma Degli Esposti – Di 100 pazienti che sperimentano una frattura di femore solamente il 60% inizia a intraprendere una terapia farmacologica nell’anno successivo alla frattura. La supplementazione con la vitamina D, che è il trattamento di appoggio, viene fatto in misura limitata, nell’80% circa dei casi. Se poi entriamo nel merito di quanto vengono portate avanti nel tempo queste terapie, salvo eccezioni, dovrebbe essere per sempre. Ma dopo un anno la metà dei pazienti abbandonano la terapia”. Nel complesso, del totale dei pazienti fragili “ne trattiamo meno del 20%, quindi noi non stiamo trattando la popolazione che l’Aifa ci consiglia di trattare”, aggiunge Brandi.
La riduzione dei costi
L’uso di un trattamento farmacologico adeguato, in tutte le sue forme, si stima che possa avere un impatto in termini di riduzione delle rifratture nella misura del 65% circa, con un impatto, in termini di spostamento di riduzione della mortalità ad un anno di un 47% circa. Inoltre, ad un paziente adeguatamente trattato nei tempi giusti si associa un risparmio del 20% rispetto a quando non viene correttamente gestito, spiega Degli Esposti, sottolineando che “poiché il grosso del costo di questi pazienti è la gestione dell’acuzie, dell’evento, più riusciamo a ridurre l’incidenza di questi esiti, tanto meno spenderemo”. Per questo motivo la terapia dell’osteoporosi in prevenzione secondaria è altamente cost-effective: “Il rapporto tra quello che investo in termini di denaro, terapia o anche interventi assistenziali per garantire l’adesione alla terapia è più che bilanciato da quelli che sono i risparmi in termini di gestione assistenziale dell’acuzie”. Sull’osteoporosi esistono precise raccomandazioni dell’Aifa anche sulle terapie: “In funzione del paziente l’Agenzia fornisce indicazioni sui diversi farmaci da somministrare, e l’armamentario terapeutico è in procinto di arricchirsi. La Commissione tecnico scientifica sta valutando il dossier prezzo e rimborso di una nuova molecola”.
Un problema trascurato
La International ostheoporosis foundation “ci ha aiutato nel tempo a meglio quantificare il rischio nel nostro Paese, perché non sono mai esistite ad oggi iniziative reali che abbiano voluto pesare il problema. Non c’è coordinamento tra le diverse società scientifiche”, afferma Brandi.
Attualmente la fragilità ossea rimane “un’area abbandonata, sulla quale stiamo lavorando per riportare attenzione – prosegue – Ci sono state numerose iniziative, ma non vengono implementate. Sussistono problemi come la mancata presa in carico dei pazienti da parte dei medici di medicina generale. Ma questo accade per vari motivi: i medici infatti sono tartassati sulla riduzione dell’uso di farmaci per la diagnostica”.
“La prevenzione di malattie i cui outcome richiedono tempi lunghi è ostacolata dal fatto che i decisori rispondono dell’anno in corso. Noi clinici poniamo il problema a chi decide, e la risposta è sempre ‘costa troppo’. Non viene calcolato il budget tra 10 anni. Non c’è lungimiranza. Quando c’è stata la Sars 10 anni fa, dopo una prima fase di grande allerta, ce la siamo scordati subito. Tutti hanno lasciato sospesi gli studi sui vaccini che avevano in corso perché ‘tanto non serviva più’. Invece bisognava andare avanti perché si sapeva che i coronavirus potevano scatenare ciò che hanno scatenato. Se gli studi non fossero stati abbandonati oggi non saremmo arrivati a questo punto. Viviamo alla giornata. Con una sanità che sembra diventata un lusso. Ogni tanto amerei che in certe realtà decisionali entrassero anche i tecnici veri e non chi fa i conti della serva”, conclude Brandi.
Approfondimenti: